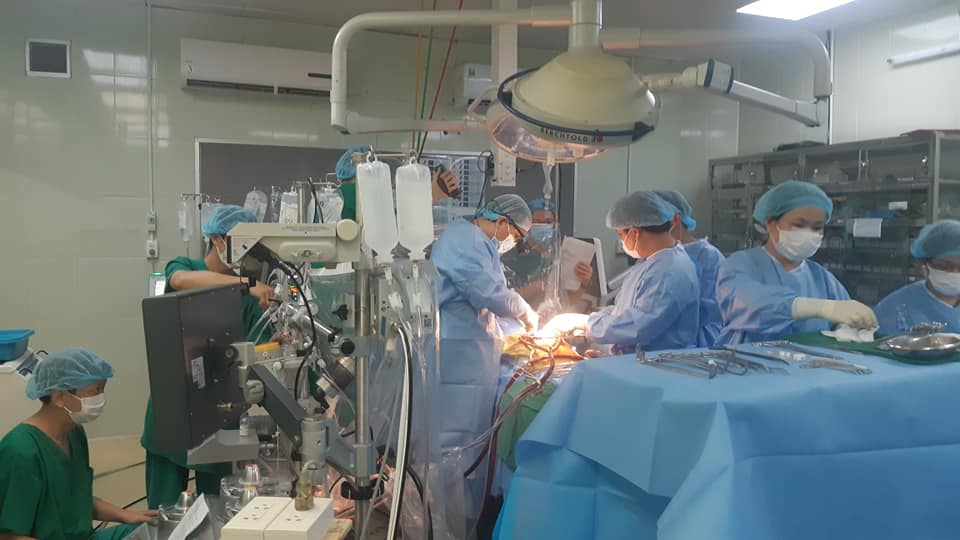
 Ekip phối hợp trong một ca ghép tạng. Ảnh: TTĐPGTQG.
Ekip phối hợp trong một ca ghép tạng. Ảnh: TTĐPGTQG.
Bệnh nhân đầu tiên ghép thận vẫn còn sống
Ngày 4/6/2022, tròn 30 năm từ khi Việt Nam thực hiện ca ghép thận đầu tiên, cũng là ca ghép tạng đầu tiên của Việt Nam thành công như mong đợi; bệnh nhân đặc biệt này đến nay vẫn còn sống.
Người được ghép thận đầu tiên của Việt Nam tại Học viện Quân y 103 (năm 1992) đến nay đã có gia đình, sinh con như bình thường; thậm chí chất lượng sống sau ghép của bệnh nhân rất tốt, có thể làm việc bình thường, thậm chí có nhiều thành công trong công việc.
Thông tin về trường hợp này, Thiếu tướng, GS.TS Trần Viết Tiến, Giám đốc Bệnh viện Quân y 103 (Học Viện Quân y) cho biết: “Hiện, sau nhiều năm sống với quả thận mới, chức năng thận của bệnh nhân đã có dấu hiệu kém hơn và đang chuẩn bị được ghép thận lần 2. Bệnh nhân đang nằm điều trị tại Bệnh viện Quân y 103 trước khi ghép thận lại”.
Kể từ sau ca ghép thận thành công đầu tiên này, Việt Nam tự tin vươn lên làm chủ kỹ thuật ghép thận, nhiều bệnh viện đã thực hiện các ca ghép tạng thành công, đã có thể ghép nhiều loại tạng (thận, tim, gan, phổi, tụy…), ghép nhiều tạng cùng lúc…
GS.TS Phạm Gia Khánh, Chủ tịch Hội ghép tạng Việt Nam cho biết: “Đến nay, cả nước đã có 21 trung tâm ghép tạng; trong đó có 7 bệnh viện Trung ương, 9 bệnh viện tỉnh, thành phố, 3 bệnh viện quân đội, và công an, 2 bệnh viện tư nhân có thể thực hiện kỹ thuật này. Kỹ thuật ghép tạng của Việt Nam tuy xuất phát sau thế giới 50 năm nhưng lại có tốc độ phát triển vượt bậc và đuổi kịp thế giới”.
Các bệnh viện đi đầu trong kỹ thuật ghép tạng như: Bệnh viện Quân y 103, Bệnh viện Hữu nghị Việt Đức, Bệnh viện Trung ương Quân đội 108, Bệnh viện Chợ Rẫy, Bệnh viện Trung ương Huế…
Theo đó, tính từ năm 1992 đến 31/5/2022 Việt Nam đã thực hiện tổng số 6.550 ca ghép tạng; trong đó, ghép thận có 6.094 ca; ghép gan có 384 ca; ghép tim có 59 ca; ghép phổi có 9 ca; ghép ruột 2 ca; ghép cùng lúc tụy- thận là 1 ca; ghép tim-phổi là 1 ca.
Theo GS.TS Phạm Gia Khánh, ghép tạng là một trong những thành tựu lớn nhất của Việt Nam thế kỷ 20. Ghép tạng không chỉ cứu sống người bệnh mà còn có ý nghĩa trọng việc phát triển trình độ y học hiện đại. Cùng với ghép tạng phát triển cũng kéo theo trình độ ở tất cả các lĩnh vực của y học đều phát triển theo. Đến nay, ghép tạng đã trở thành phương pháp điều trị rộng rãi và hiệu quả với nhiều bệnh lý, cứu sống và cải thiện chất lượng cuộc sống cho người bệnh.
Tại Bệnh viện Quân y 103, các bệnh nhân ghép thận có thời gian sống thêm tương đương với các trung tâm ghép tạng trên thế giới với tỷ lệ: 100% bệnh nhân sau ghép thận sống thêm 1 năm, 95% bệnh nhân sống thêm 5 năm sau ghép.
“Đặc biệt, các ca ghép thận lại lần thứ 2 cũng đã thành công cả về kỹ thuật ghép và điều trị sau ghép. Sau ghép lại hơn 5 năm, bệnh nhân vẫn sống khỏe mạnh. Thậm chí có trường hợp ghép thận lần thứ 3, đến nay đã được trên 8 năm, chức năng thận của bệnh nhân sau ghép lần 3 vẫn tốt”, Thiếu tướng, GS.TS Trần Viết Tiến cho biết.
Hay ca ghép đa tạng thận-tụy đầu tiên (năm 2014) cũng thành công, đến nay, bệnh nhân đã sống được 8,5 năm, chức năng thận, tụy vẫn tốt.
“Trong suốt 30 năm qua, với số lượng ca ghép tạng ngày càng tăng nhanh, chất lượng cuộc sống của bệnh nhân sau ghép cũng tăng dần; đặc biệt, nhiều tiến bộ kỹ thuật ngoại khoa, các kỹ thuật mới và sử dụng thuốc đã được áp dụng thành công trong kỹ thuật ghép tạng”, GS.TS Phạm Gia Khánh đánh giá.
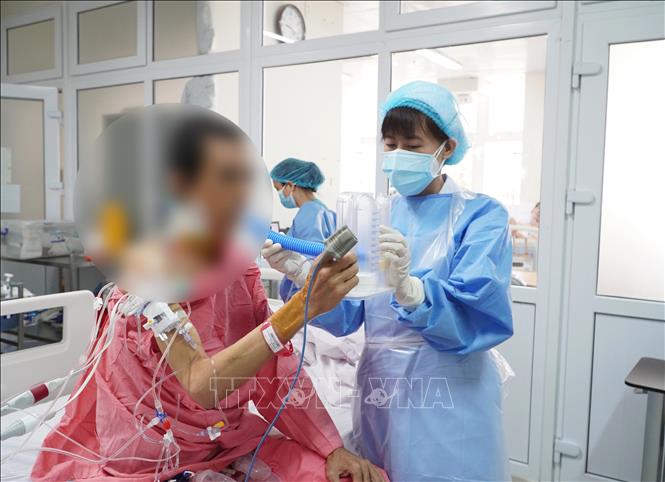 Hồi sinh những cuộc đời nhờ được ghép tạng. Ảnh: TTXVN.
Hồi sinh những cuộc đời nhờ được ghép tạng. Ảnh: TTXVN.
Còn nhiều thách thức
Mặc dù đã đạt nhiều thành tựu với những tiến bộ vượt bậc trong kỹ thuật ghép tạng, tuy nhiên ngành ghép tạng hiện vẫn còn nhiều khó khăn, thách thức.
Theo GS.TS Trần Viết Tiến, khó khăn đầu tiên là vấn đề thiếu nguồn tạng ghép; đặc biệt là tạng từ người cho chết não; trong khi nhu cầu của người chờ được ghép tạng hiện nay rất lớn. Hiện số tạng hiến chủ yếu vẫn từ người sống (chiếm tới 93,9% tổng số nguồn tạng hiến); trong khi đó, số tạng hiến từ người cho chết não mới chỉ chiếm 6,1% tổng số tạng hiến.
Tại Bệnh viện Quân y 103, tính đến hiện tại mới ghép được 9 ca ghép thận, 2 ca ghép tim, 1 ca ghép thận – tụy là lấy tạng từ người cho chết não; còn lại, các ca ghép khác là lấy nguồn tạng từ người cho sống.
Bên cạnh khó khăn về nguồn tạng hiến, chi phí cho việc ghép tạng hiện nay cũng là vấn đề đáng quan tâm. Đơn cử như, đa số các bệnh nhân cần ghép thận đều đã bị suy thận nhiều năm, chi phí cho điều trị không nhỏ nên rất khó khăn; nhiều người bệnh muốn được ghép thận nhưng do khó khăn về kinh tế nên không thể ghép. Mỗi ca ghép thận, từ chi phí cho quá trình chuẩn bị trước khi ghép, trong khi ghép và điều trị sau ghép; ngoài các khoản được bảo hiểm y tế chi trả, bình quân người bệnh cũng phải đồng chi trả khoảng 80-100 triệu.
Cũng theo GS.TS Trần Viết Tiến, trong vấn đề pháp lý, khi bệnh viện thực hiện kỹ thuật hiến-ghép tạng; như tại Bệnh viện Quân y 103 liên tục nhận được công văn của Bộ Công An làm việc với bệnh viện về những trường hơp môi giới mua bán thận; đây cũng là vấn đề ảnh hưởng không nhỏ đến tâm lý của các y bác sĩ tham gia công tác ghép thận mặc dù Bệnh viện luôn thực hiện nghiêm và liên tục chỉ đạo việc tuân thủ pháp luật về hiến-ghép tạng.
Bên cạnh đó, hiện cũng chưa có những hành lang pháp lý thực sự minh bạch, hiệu quả cho việc tổ chức ghép tạng từ người cho sống, nhất là người cho sống không cùng huyết thống.
Để khắc phục những khó khăn và phát triển kỹ thuật ghép tạng trong thời gian tới, theo GS.TS Trần Viết Tiến, cần phải duy trì, tăng cường chất lượng và kết quả lâu dài của kỹ thuật ghép thận; đẩy mạnh ghép các tạng khác. Bên cạnh đó, cần đẩy mạnh hơn nữa hoạt động vận động hiến tạng, tăng nguồn tạng ghép từ người cho chết não; thành lập đơn vị tư vấn pháp lý để hỗ trợ, vận động hiến tạng từ người cho sống trên cơ sở trên cơ sở đúng pháp luật.
Đặc biệt, cần xây dựng hệ thống dữ liệu bệnh nhân chờ ghép, đầu tư xây dựng trung tâm ghép tạng; nhất là tăng cường hợp tác trong và ngoài nước về kỹ thuật ghép tạng.
GS.TS Phạm Mạnh Hùng, nguyên Thứ trưởng Bộ Y tế cũng cho rằng, muốn có có được nguồn tạng hiến nhiều hơn đáp ứng nhu cầu ghép tạng, cần quan tâm tới người hiến tạng; cần có những quy định, chính sách thỏa đáng, đảm bảo chế độ chăm sóc sức khỏe cho người hiến tạng tốt hơn nữa.

















